Introducción
La aplicación de las matemáticas a la epidemiología puede trazarse al menos hasta el año de 1760, cuando Daniel Bernoulli publicó un pequeño tratado sobre la epidemia de peste que en ese entonces se abatía sobre Europa. En 1906, Brownlee, gran matemático Inglés y epidemiólogo, estudió curvas epidémicas de la viruela, el sarampión, tifus en Glasgow y en otras ciudades. Ese mismo año, aparece el libro de Hamer, que se reconoce como la primera piedra de la “Teoría Epidémica”, la cual se basa en el estudio de tres variables, número de casos infecciosos, número de susceptibles y la tasa de contagio entre casos y susceptibles. En 1911, Ronald Ross, formuló un modelo matemático sencillo como apoyo a su argumentación de que para erradicar el paludismo, era suficiente con disminuir la población de mosquitos a un nivel bajo, sin necesariamente extinguirla. En 1927 Kermack y McKendrick, formularon un modelo matemático bastante general y complejo para describir la epidemia de peste en la India durante 1906 y formularon los ahora conocidos modelos de ecuaciones diferenciales deterministas, que consideran a los individuos susceptibles, infectados y removidos o recuperados (SIR), así como el modelo comprendido por susceptibles, expuestos, infectados y removidos o recuperados (SEIR) para la transmisión de enfermedades infecciosas. Actualmente, la epidemiología adopta nuevas y potentes tecnologías computacionales para analizar, modelar y simular la dinámica de la generación y propagación de enfermedades.
El 31 de diciembre de 2019, se informó a la Oficina de la Organización Mundial de la Salud (OMS) en China, sobre varios casos de neumonía de etiología desconocida detectados en la ciudad de Wuhan, capital de la provincia de Hubei en China. El mercado de pescados y mariscos, implicado en el brote, fue cerrado el 1 de enero de 2020 y, el mismo día, la OMS establece el estado de emergencia para abordar el brote. Al 12 de enero, se habían confirmado 41 casos, uno de ellos mortal y China divulga la secuencia genética del nuevo coronavirus, muy parecida a la del virus SARS-CoV, por lo que le llaman SARS-CoV-2, causante de la enfermedad denominada Covid-19. El 13 de enero Tailandia informa a la OMS que el 8 de enero, fue detectado un paciente, procedente de Wuhan y que se encontraba de viaje.
El 22 de enero de 2020, la OMS declara que se ha demostrado la transmisión entre seres humanos en Wuhan. El 30 de enero, el Director General de la OMS, después de notificarse los primeros casos de transmisión limitada del coronavirus entre seres humanos fuera de China, recomienda que el brote constituye una emergencia de salud pública de importancia internacional. El 27 de febrero, se detectó el primer caso de COVID-19 en México y se confirmó el 28 de febrero. Se trató de un mexicano que había viajado a Italia y tenía síntomas leves; pocas horas después se confirmó otro caso en el estado de Sinaloa y un tercer caso, nuevamente, en la Ciudad de México (CDMX). El primer fallecimiento de esta enfermedad en México, ocurrió el 18 de marzo de 2020.
El Gobierno de México, en coordinación con la Secretaría de Salud, implementó una serie de medidas para prevenir y controlar los contagios en el país, entre las cuales se incluyen la extensión del período vacacional estudiantil, la Jornada Nacional de Sana Distancia y el Plan DN-III-E. De un total de tres fases epidemiológicas identificadas por las autoridades sanitarias, según el grado de transmisión de la enfermedad, el 24 de marzo de 2020, se decretó la fase 2 que comprendió la suspensión de ciertas actividades económicas, la restricción de congregaciones masivas y la recomendación de resguardo domiciliario a la población en general, entre otras. El 30 de marzo se declaró “emergencia sanitaria por causa de fuerza mayor” y el 21 de abril, inició la fase 3, mediante la cual se extendieron las actividades de prevención y control realizadas en las anteriores fases al menos hasta finales de mayo. A partir del 1º de junio, se estableció la fase actual denominada “Nueva Normalidad”, mediante la activación de semáforos sanitarios.
Metodología
Se llevó a cabo un estudio retrospectivo, longitudinal, observacional, descriptivo y analítico, para recabar la información generada en torno al brote de la enfermedad Covid-19, con origen en la ciudad de Wuhan, China, su ingreso en la Ciudad de México hasta el día 29 de junio de 2020.
Dicho análisis se realizó en tres etapas. La primera etapa, consistió en una encuesta a 595 personas mediante la plataforma de Facebook, en la que se aplicó un cuestionario relacionado con el conocimiento que las personas afirman tener acerca de la enfermedad Covid-19, su agente causal, así como el cumplimiento de las medidas de intervención contra esta enfermedad tales como: Jornada de Sana Distancia, uso de cubrebocas, percepción del uso de cubrebocas por otras personas, protección de los ojos, aseo de manos, número de personas con las que se convive cotidianamente y cuántas de ellas salen de su casa, alcaldía donde vive actualmente, edad y sexo de la persona que contestó la encuesta.
La segunda etapa del análisis epidemiológico, se basó en la evaluación de la situación epidemiológica del brote del SARS-CoV-2 ocurrido en la Ciudad de México, conforme a los datos estadísticos oficiales, considerando dos fechas de corte: 29 de mayo y 29 de junio de 2020, con el objeto de poder evaluar sus indicadores epidemiológicos y tendencias sanitarias.
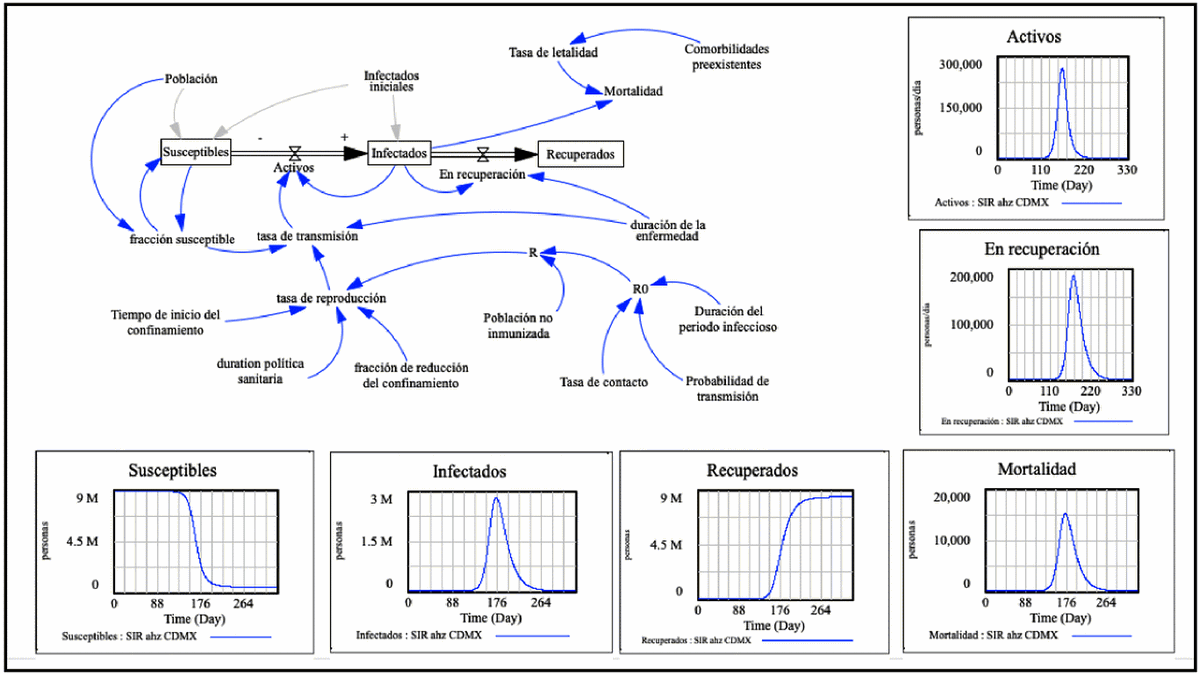
Por último, la tercera etapa del análisis, consistió en la elaboración de un modelo epidemiológico y matemático de la epidemia en la CDMX. Se elaboró un modelo SIR acerca del desarrollo que Covid-19 ha tenido, con el fin de comprender las variables epidemiológicas involucradas en su establecimiento, diseminación e impacto sanitario, así como poder contar con elementos científicos para establecer la posible magnitud del problema y con base en el modelo, poder realizar una predicción de la tendencia del primer brote epidémico.
Esta última etapa, se realizó mediante el proceso de la dinámica de sistemas, la cual es una metodología que permite analizar y modelar, el comportamiento temporal en entornos complejos. La dinámica de sistemas, es por lo tanto, una herramienta que permite la construcción de modelos de simulación (incluyendo las epidemias). La construcción del sistema analizado, se realizó sobre la base de los datos epidemiológicos y matemáticos de las variables denominadas independientes, y se aplicaron fórmulas estadísticas para determinar los parámetros del sistema de ecuaciones, que las relacionan epidemiológicamente con las otras variables denominadas dependientes.
Se elaboró un modelo epidemiológico y matemático, después de analizar detalladamente los elementos del sistema, desde el punto de vista epidemiológico. Este análisis permitió extraer un proceso lógico y biológico del modelo medioambiental, y con ello evaluar la posible evolución a corto y mediano plazo de la epidemia, mediante el diseño de un árbol de escenarios basado en el desarrollo del modelo biológico y dinámico del brote epidémico causado por el SARS-CoV-2 en la Ciudad de México, utilizando el software Vensim Professional versión 6.3, el cual añade un conjunto de herramientas para la creación y manejo de modelos de simulación de mayor detalle epidemiológico y complejidad.
Dentro de las variables analizadas, se consideró una “población” en la CDMX de 8.918e+06, donde la “fracción expuesta”, estaría representada por la población expuesta al riesgo y posible contacto con el virus, es decir, la población no controlada comprendida por personal de servicios médicos, transporte público (metro, metrobús, microbuses, taxis, trolebuses, tren urbano, transporte foráneo, motociclistas y ciclistas), policía, servicios de limpieza y construcción de las alcaldías, restaurantes con servicio para llevar alimentos, servicios de entrega de productos alimenticios y farmacéuticos, bancos, farmacias, talleres mecánicos, tiendas de autoservicio y oficinas del Servicio de Administración Tributaria (SAT), entre otros, es decir la población susceptible y expuesta al riesgo, entre la población total de la CDMX. Por lo tanto, la población “susceptible” correspondió a la “fracción susceptible” menos los “activos” (personas infectadas, no necesariamente enfermas), tomando como valor inicial la “población” menos los “infectados iniciales”.
Los “infectados” correspondieron a los “activos” menos las personas que se encuentran “En recuperación” (infectados asintomáticos y sintomáticos leves no fatales), mientras que los “Recuperados” fueron determinados por las personas que se infectaron (asintomáticos y sintomáticos) y que se encuentraban “En recuperación” multiplicado por la “duración de la enfermedad” (15 días promedio). La mortalidad, se estimó por la cantidad de “Infectados”, determinados por los “infectados” con casos graves o fatales por la “Tasa de letalidad” esperada, asumiendo que la misma, estaría influenciada por las comorbilidades preexistentes en las personas infectadas y que derivarían en casos graves y fatales de la enfermedad, ocurrida principalmente en pacientes mayores de 30 años.
La variable “activos”, se determinó por los “Infectados” multiplicada por la “tasa de transmisión”, la cual se estableció mediante el producto de la “tasa de reproducción” (“tiempo de inicio del confinamiento”, “duración política sanitaria”, “fracción de reducción del confinamiento” y el número reproductivo efectivo “R”), la “fracción susceptible” y la “duración de la enfermedad”.
El Número Reproductivo Efectivo “R”, estuvo determinado por el producto de las variables “Población no inmunizada” (la población susceptible y expuesta al agente etiológico y que no cuenta con ningún tipo de inmunidad, ya sea natural o artificial) y el Número Reproductivo Básico “R0”, determinado por el producto de la “tasa de contacto”, la “probabilidad de transmisión” del virus” y la “duración del periodo infeccioso”.
Se elaboró un modelo epidemiológico compartimentado básico conocido como “SIR”, en el que se representan los tres compartimentos señalados. Este modelo permitió reproducir predictivamente, el desarrollo de la epidemia de SARS-CoV-2 en la CDMX a partir de marzo del 2020, considerando todas las variables epidemiológicas que intervienen dentro del proceso biológico y dinámico del agente etiológico, las características del hospedero y los factores medioambientales (políticas sanitarias), que conforman la historia natural de la enfermedad y a su cadena epidemiológica, todas ellas incluidas implícitamente dentro del modelo epidemiológico y matemático.
Resultados
Etapa 1
De los 595 personas que atendieron a la encuesta sobre las medidas de seguridad contra Covid-19 en la Ciudad de México, el 61.9% eran mujeres, el 37.8% hombres y el resto prefirió no decirlo; sólo 1.5% eran menores de edad, el 32% tenían de 18 a 24, el 26.2% de 25 a 35, el 25.5% de 36 a 46, el 8.6% de 47 a 58, el 5.4% de 59 a 69 y sólo el 0.8% tenía 70 años o más; el 98.8% afirmó haber escuchado acerca de la enfermedad; el 97.7% sabe que es causada por un virus; y el 98.3% asegura usar el cubrebocas correctamente, aunque un 31.3% reconoció no proteger sus ojos de ninguna manera.
Cabe destacar que, referente al uso del cubrebocas por parte de otras personas, la percepción de los encuestados fue que sólo el 28.3% lo usan adecuadamente y el resto (61.7%) lo usa de manera incorrecta o no lo usa. En cuanto al lavado de manos, los encuestados afirmaron hacerlo después de abrir la puerta (58.2%), cuando reciben paquetes o mercancía (74.5%), cuando regresan de la calle (91.6%), cuando les tocan las manos al pagar o cobrar dinero (74.8%) y el 7.1% reconoció no lavarse las manos pero utilizar gel.
Con respecto a salir o no a la calle el 18% asegura no haber salido a la calle ni una sola vez; 60.2% afirma haber permanecido en casa prácticamente todo el tiempo y haber salido ocasionalmente por necesidad; 3.7% dice haber estado en su casa, pero también haber visitado a familiares y conocidos; 17% reconoce salir exclusivamente a su trabajo y 0.3% menciona salir a todas partes. El 20.3% convive con otra persona, el 21.6% con 2, el 26% con 3, el 16.7% con 4, el 7.9% con 5, el 3.2% con 6 y el 4.2% con 7 o más. De las personas que viven en su casa, los encuestados afirmaron que sale a la calle una persona (35.4%), dos (39.5%), tres (18%), cuatro (5.1%), cinco (1.5%) y seis (0.5%), incluyéndose a ellas mismas.
Etapa 2
La CDMX, es la ciudad con mayor población de la República Mexicana, con alrededor de 8.9 millones de habitantes. Conforme al análisis de la información oficial del gobierno de la CDMX, hasta el 29 de junio del 2020, se registraron un total de 47,044 “casos confirmados” y 5,279 “muertes”, datos con los cuales se estimaron las tasas de morbilidad, mortalidad y letalidad aparentes, es decir, basadas exclusivamente en los muestreos no probabilísticos realizados oficialmente.
Se evaluó el comportamiento del SARS-CoV-2 en la CDMX por Alcaldía, conforme a sus diversas subpoblaciones susceptibles y expuestas, incluyendo las muertes ocurridas, donde el confinamiento de las personas y la restricción de apertura de negocios comerciales tanto fijos como ambulantes y otras actividades laborales, han sido diversos y con variaciones oscilantes, con niveles de exposición y contacto distintos, y por consiguiente, se han registrado tasas de morbilidad, mortalidad y letalidad variables dentro de un entorno demográfico, aparentemente homogéneo, como es la CDMX.
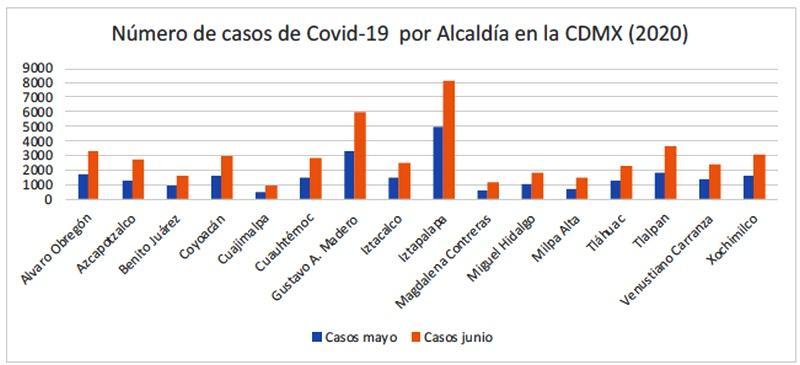
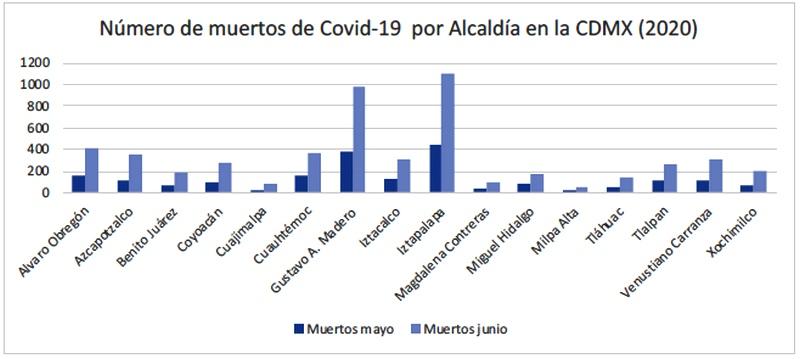
Hasta el 29 de junio de 2020, de los 47,044 casos registrados en la CDMX, la mayor cantidad correspondieron a la Alcaldía de Iztapalapa (8,157 casos) y la menor cantidad a la Alcaldía de Cuajimalpa (993 casos), mientras que las muertes registradas ascendieron a 5,279 fallecidos en la CDMX, de los cuales, la mayor cantidad se registró en Iztapalapa (1,104 muertos) y la menor cantidad en Milpa Alta (46 muertos) (Gráfica 1).
Gráfica 1. Casos y muertes de COVID-19 registradas por Alcaldía en la CDMX (Mayo-Junio, 2020)
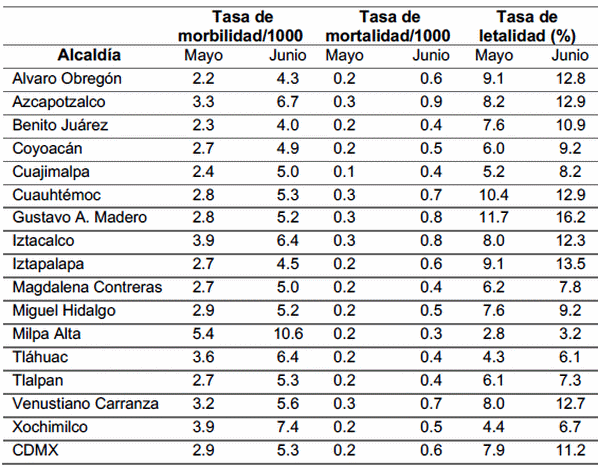
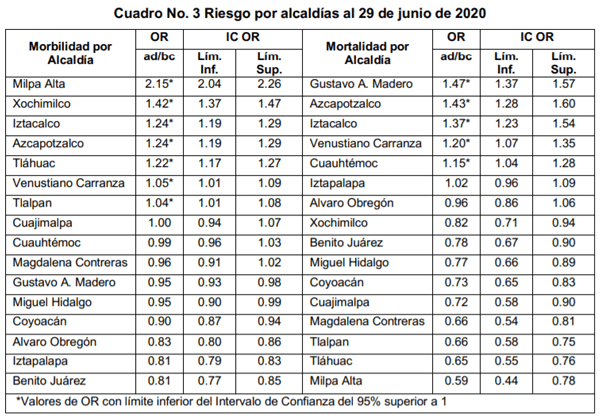
Por otra parte, hasta el 29 de junio del 2020, la estimación de la mayor tasa de morbilidad por cada 1,000 habitantes, se identificó en la Alcaldía de Milpa Alta (10.6/1000) y la menor en la Alcaldía Benito Juarez (4.0/1000) (Cuadro 1), mientras que la tasa de mortalidad más alta registrada por cada 1000 habitantes, se registró en la Alcaldía Azcapotzalco (0.9/1000) y la menor en la Alcaldía de Milpa Alta (0.3/1000) (Cuadro 1).
Cuadro 1. Tasas de morbilidad, mortalidad y letalidad aparentes de COVID-19 registradas por Alcaldía en el CDMX (Mayo-Junio, 2020)
Uno de los indicadores epidemiológicos más controversiales en la actualidad, lo representa la tasa de letalidad, la cual de conformidad con los datos oficiales de la CDMX, la mayor “tasa de letalidad aparente” de los enfermos confirmados y los muertos registrados, ha correspondido a la Alcaldía Gustavo A. Madero (16.2%) y la más baja a Milpa Alta (3.2%) (Cuadro 1).
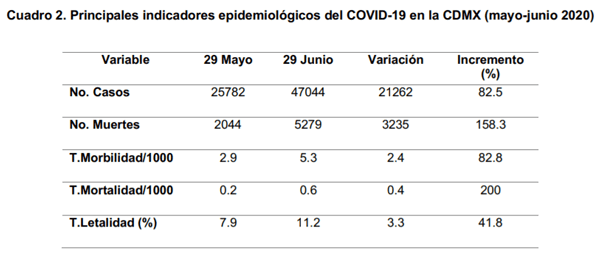
Conforme al número de casos y muertes registradas en la CDMX entre mayo y junio del 2020, se observó un incremento mensual entre este periodo del 82.5% de casos y del 158.3% de muertes (Cuadro 2), mientras que las tasas de morbilidad y mortalidad por cada 1000 habitantes de la CDMX, aumentaron el 82.8% y 200%, respectivamente (considerando una población en la CDMX de 8’918,653 habitantes). La “tasa de letalidad aparente”, se incrementó en un 41.8% (Cuadro 2).
Hasta el 29 de junio del 2020, en la CDMX se habían registrado un total de 47,044 casos y 5,279 muertes, es decir, una tasa de morbilidad de 5.3/1000, una tasa de mortalidad de 0.6/1000 y una tasa de letalidad de 11.2% (Cuadro 2).
En el cuadro 3 se muestra el riesgo aparente de infectarse (riesgo de morbilidad) y el riesgo aparente de morir (riesgo de mortalidad), por alcaldía en la CDMX, al 29 de junio de 2020.
Etapa 3
En la tercer etapa del análisis, se elaboró un árbol de escenarios sobre el posible desarrollo de la epidemia de Covid-19 ocurrida en la CDMX a partir de marzo del 2020, en el cual se incluyeron las variables epidemiológicas independientes y dependientes, conforme al modelo SIR, adicionando la variable “mortalidad” ocasionada por el SARS-CoV-2 en la población infectada, conforme el desarrollo clínico de la enfermedad con presentación grave y fatal de los casos, aunados a las comorbilidades preexistentes, así como a diversas variables vinculadas con el agente etiológico (SARS-CoV-2), hospedero (población de la CDMX) y el medio ambiente (políticas sanitarias, factores sociales, culturales y económicos implicados) (Diagrama 1).
Diagrama 1. Arbol de escenarios y resultados del Modelo epidemiológico SIR del brote de SARSCoV-2 en la Ciudad de México (2020)
En el Diagrama 2, observamos el Modelo epidemiológico SIR, aplicado a la infección por el SARS-CoV-2 en la CDMX, analizado por un periodo de 330 días a partir de marzo del 2020. Se observa que la curva de recuperación, incluye la mortalidad aparentemente ocasionada por la enfermedad y que a partir de alrededor del día 198 de la epidemia, probablemente atribuible a la disminución del valor de R0 y R, la enfermedad inicia un proceso de endemicidad dentro de la población susceptible.
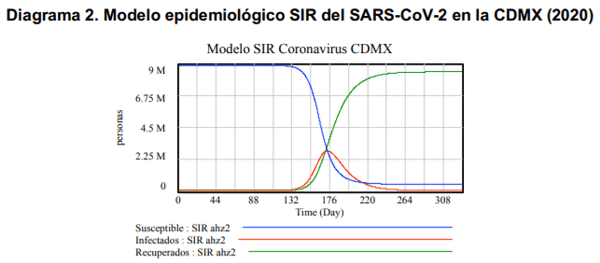
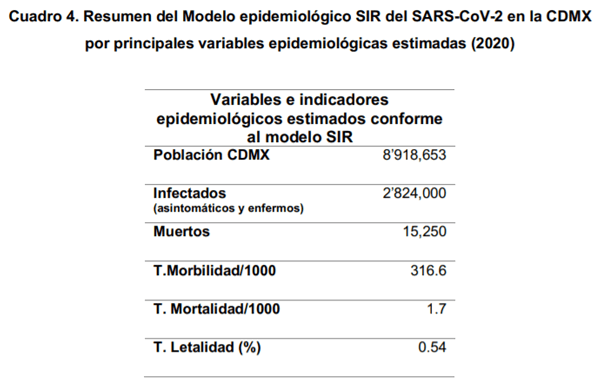
Con base en los resultados obtenidos de la modelación epidemiológica y matemática, se identificaron como valores máximos, una infección máxima en alrededor de 2’824,000 personas infectadas (la mayoría casos asíntomáticos y casos leves) y alrededor de 15,250 muertes en la CDMX durante el periodo evaluado (330 días) (Cuadro 4), con un proceso de estabilización en su contagiocidad hacia el día 260-286 de la epidemia (considerando su inicio en la CDMX a partir del 1º de marzo de 2020) (Diagrama 2). Las tasas de morbilidad y mortalidad mínimas esperadas conforme al modelo desarrollado, serían de 316.6 y 1.7 por cada 1000 habitantes, respectivamente y la tasa de letalidad de 0.54% (Cuadro 4).
Lo anterior, no significa que no podrán registrarse nuevos picos epidémicos durante el ultimo trimestre del 2020 y/o principios del primer trimestre de 2021, tanto en poblaciones susceptibles como en aquellas previamente infectadas (reinfecciones).
Discusión
El lenguaje de las matemáticas es un medio que permite aclarar y especificar mecanismos, funcionamientos y relaciones causales en los modelos epidemiológicos entre sus componentes, que determinan la evolución de un fenómeno sanitario dado. Las hipótesis sobre las que el modelo es construido, pueden estar ya aceptadas científicamente dentro de la teoría o teorías en las que el modelo se sustenta, o pueden ser hipótesis novedosas que requerirán de verificación.
Los modelos matemáticos en epidemiología, no son construcciones abstractas aisladas, siempre existe un marco técnico y científico del cual cada modelo en particular, se justifica puesto que las hipótesis con las que es elaborado, provienen de éste y no de la imaginación de quién lo construye. Así la metodología de la Dinámica de Sistemas para evaluar el desarrollo de una epidemia, permite entre otros factores: identificar el problema; desarrollar hipótesis dinámicas que explican las causas del problema; construir un modelo de simulación del sistema, que permita analizar la raíz del mismo; verificar que el modelo reproduce de forma satisfactoria el comportamiento observado en la realidad; e identificar en el modelo biológico, las diferentes variables epidemiológicas conforme a las alternativas de valores de los parámetros matemáticos utilizados, e implementar programas o políticas sanitarias para el diagnóstico, prevención, control y en su caso erradicación de enfermedades.
Desde el inicio de la epidemia de Covid-19 en la CDMX, siempre existió una fracción de la población susceptible “no controlada”, justificada o no, que permitió la diseminación y el establecimiento del virus SARS-CoV-2, en las poblaciones expuestas conforme a la interacción de las variables de la triada epidemiológica, de acuerdo con la historia natural de la enfermedad y su cadena epidemiológica.
La infección por este virus, de acuerdo con diversos investigadores, produce anticuerpos que podrían aportar algún tipo de protección, quizá entre 4 a 12 meses postinfección, por lo que, para la elaboración de este modelo, no fue aplicable la variable de inmunizados procedente de los pacientes recuperados a la infección, los cuales no se reincorporaron como inmunes a la población susceptible.
Se asume que a partir de junio del 2020, se reduce la restricción paulatina del confinamiento en la CDMX, lo cual incrementará la posibilidad de exposición de infectados asintomáticos y sintomáticos con la población susceptible, posiblemente entre un 30-40%. Conforme a los datos oficiales de la CDMX, si bien se están estimando las tasas de morbilidad, mortalidad y letalidad, éstas no reflejan la realidad sanitaria de esta epidemia analizada, es decir, la vigilancia se enfoca en un muestreo no probabilístico (no aleatorio), dirigida principalmente hacia personas enfermas con síntomas leves, graves y fatales. No obstante, la determinación de la tasa de letalidad es un poco más compleja, ya que esta letalidad aparente, sería aquella que se estima dividiendo a las personas que mueren con un diagnóstico positivo al SARSCoV-2 entre la población muestreada y con resultados positivos a la prueba oficial del Covid19 (realizados en personas enfermas y algunos asíntomáticos); sin embargo dichos indicadores epidemiológicos, no incluyen a todos los enfermos asintomáticos infectados y otros sintomáticos leves. El muestreo no probabilístico realizado, no permite inferir estos resultados a la situación sanitaria de la población expuesta, además de que existe una amplia posibilidad de que tanto los infectados activos, como las muertes ocasionadas por la enfermedad, en muchas poblaciones urbanas, pero principalmente rurales aisladas de los servicios médicos, no sean detectadas.
Los datos de morbilidad y mortalidad se fundamentan, en valores relativos, basados en la ocurrencia de los eventos, comparados con la población en la que se presentan, por tal razón, a pesar de que haya mayor número de casos en algunas alcaldías, dado que en ellas el tamaño de la población es mayor, las tasas resultan menores. Una probable explicación a las elevadas tasas de mortalidad en algunas alcaldías, tendría relación con una mayor demanda de servicio y una menor oportunidad de la atención de los pacientes. Llama la atención el caso de la alcaldía Milpa Alta con el más alto riesgo de infección, pero, a la vez, el más bajo riesgo de mortalidad por Covid-19.
En este estudio, se utilizó la razón de productos cruzados (OR), como indicador de riesgo y no el valor de Riesgo Relativo (RR), dado que la determinación de los casos no se basa en un muestreo probabilístico, sino que es el resultado de la demanda de atención por parte de los pacientes, con base en el criterio establecido por la Secretaría de Salud para la aplicación de pruebas diagnósticas. Cabe resaltar, que los valores señalados como significativos (>1), no representan el número de veces que es mayor el riesgo de infectarse o de morir, sino sólo establecen una diferencia significativa.
De acuerdo con Kirkcaldy y col., al parecer la carga viral alcanza su punto máximo al inicio de los signos y síntomas clínicos en los pacientes que desarrollan la enfermedad, y luego disminuye al comienzo del desarrollo de los anticuerpos, cuyos títulos aumentan a partir de las siguientes dos a tres semanas postinfección. Por otro lado, los resultados de las pruebas de RT-PCR no coinciden necesariamente con la curva de persistencia viral, lo que puede producir resultados positivos, aún cuando el virus ya no está presente en el organismo (falsos positivos). Según los mismos autores, los resultados en un posible estudio serológico, dependerán de la calidad de la prueba serológica utilizada y del tipo de anticuerpos medidos, los cuales serán detectados, al parecer, a partir de la segunda a tercera semana post-infección. La persistencia de las inmunoglobulinas parece ser mayor en el caso de las IgG que en las IgM, aunque aún no se ha determinado, de manera concluyente, su papel en el desarrollo de inmunidad contra la enfermedad.
El confinamiento no detendrá la enfermedad, pero permitirá contar con camas y equipo en unidades de cuidado intensivo disponibles y la exposición paulatina de la población, para alcanzar de manera natural, la inmunidad poblacional necesaria, mientras se produce una vacuna efectiva que permita reducir la infección y excresión viral en los vacunados. El virus se hará endémico y seguramente competirá con los virus de influenza humana y otros alfacoronavirus y adenovirus humanos, ya endémicos en México.
Conclusiones
Las matemáticas en la epidemiología y en general en las ciencias biológicas, constituyen una herramienta, así como una forma de pensar de manera lógica y estructurar predicciones, descripciones y explicaciones de procesos biológicos para su modelaje. Cabe señalar, que siempre deberán estar basados en ciencia y conocimiento médico-epidemiológico.
En la actualidad, las publicaciones exprés con poca o nula evidencia científica sobre epidemias y otros temas, pueden confundir más que aportar valor científico, siendo más importante que polemizar, el poder dar una respuesta sustentada desde el punto de vista técnico y científico.
Todo tipo de modelo predictivo, es necesario dentro de la planeación de los programas de prevención, control y erradicación de enfermedades y plagas, sin embargo, su capacidad predictiva dependerá de la calidad y disponibilidad de las fuentes de información, así como la incertidumbre y variabilidad de una serie de parámetros y eventos no controlables e independientes, asociados al comportamiento de la población bajo estudio, al ambiente y al propio agente causal.