Obstetricia y neonatología bovina: I. Anatomía del aparato reproductor Femenino
Publicado: 7 de junio de 2018
Por: Bruno Rutter
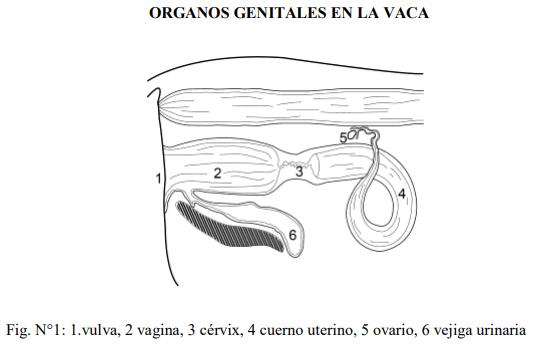
El aparato reproductor femenino está constituido por los ovarios, órganos esenciales en los cuales se encuentran las células germinales femeninas u ovocitos; las trompas uterinas, conductos pares, encargados de recoger los ovocitos liberados por los ovarios y son el lugar de encuentro entre el ovocito y los espermatozoides que llegan desde el exterior; el útero, órgano impar, destinado a acoger el producto de la fecundación (conceptus) y protegerlo y nutrirlo durante toda la gestación; la cérvix, estructura de comunicación entre el útero y la vagina, su función es la de protección de la sanidad uterina; la vagina, órgano impar que comunica hacia caudal con el vestíbulo vaginal y éste con la vulva, que comunica con el exterior.
La mayor parte de de los órganos genitales femeninos, ovarios, trompas, útero, cérvix y parte de la vagina; son estructuras retroperitoneales; el peritoneo forma un pliegue que entre en la cavidad abdominal y la pelviana. El peritoneo parietal parte de la región sub lumbar a partir del polo caudal de los riñones, alrededor de la mitad de la distancia entre el plano medio y el extremo lateral de las apófisis transversas de las vértebras lumbares y después sobre la parte dorsal de la pared lateral de la pelvis, hasta el nivel de los agujeros obturadores; constituyendo las excavaciones pubo vesical, vesico genital y recto genital. Este pliegue abastece a la serosa de las trompas uterinas, del útero y de la parte más craneal de la vagina, mientras sobre los lados de estos órganos se origina el ligamento ancho del útero.
Los ovarios sobresalen en la cavidad peritoneal con la superficie revestida por un epitelio modificado y unido al ligamento ancho, del cual derivan, mediante un pliegue secundario denominado meso ovario.
Otro pliegue secundario del ligamento ancho contiene la trompa uterina y recibe el nombre de meso salpinx. El meso metrio es la parte de ligamento ancho en relación directa con el útero, por la presencia del gran pliegue seroso. El tejido seroso del mismo pliegue, no sólo sostiene los vasos sanguíneos y los nervios destinados a los órganos contenidos en él, sino que es también rico en células musculares lisas.
Vulva
Es el orificio externo del aparato reproductor, de 7 a 10 cm de largo en el plano medio, está localizada inmediatamente debajo de la abertura externa del recto y de la cola; es alargada, la comisura inferior termina en forma aguda, se proyecta hacia afuera en forma de pico y presenta un mechón de pelos. La piel de los labios es rugosa y provista de pelos.
Está compuesta por pliegues de piel (epitelio estratificado escamoso, queratinizado). La vulva al igual que otros órganos reproductivos durante el celo es afectada por los niveles de estradiol, incrementando la humedad y el edema.
Vestíbulo Vaginal:
El vestíbulo es la primer parte que se encuentra en craneal a la vulva, mide 7 a 10 cm de longitud, cubierto por tejido escamoso, de epitelio no queratinizado. En él se abren, el meato urinario, el conducto de Garthner, los orificios de la glándula de Bartolini y vestibulares menores. Los orificios del conducto de Garthner se abren a cada lado de los del meato urinario. Las glándulas de Bartolini se sitúan a los lados del vestíbulo y se atrofian en animales viejos.
Las glándulas vestibulares menores se abren en torno al clítoris, orificio uretral externo y lateralmente a lo largo de las paredes del vestíbulo. El clítoris mide aproximadamente 10 centímetros. La uretra mide también 10 centímetros y está fusionada dorsalmente a la pared de la vagina. El meato urinario se halla a unos 10 - 12 centímetros de la comisura ventral y está precedido de un saco ciego, divertículo sub - uretral.
Vagina:
La vagina se localiza en craneal del vestíbulo y se extiende cranealmente entre 20 a 30 cm, hasta la entrada de la cérvix (fórnix vaginal). Es una cavidad virtual. Cubierta por epitelio estratificado escamoso no queratinizado. El orificio cervical externo se proyecta dentro de la vagina.
Cérvix
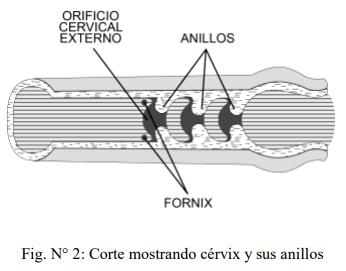
La cérvix tiene una estructura con anillos, pliegues y criptas que tiene como principal función la de actuar como una barrera entre el útero y la vagina. Esta función es esencial para que una gestación se desarrolle sin problemas.
Los anillos se encuentran apoyados sobre fibras conectivas y una potente lámina de fibras musculares lisas que permiten que se contraiga o se relaje durante el estro y durante el parto.
La mucosa presenta células secretoras de moco cervical. La cantidad y viscosidad de esta secreción depende del predominio de estrógenos o progesterona durante el ciclo estral. En la fase de estro el moco cervical es muy fluido para facilitar la ascensión del los espermatozoides, pero en cambio una vez que se ha producido la ovulación, debido a la progesterona, se transforma en una secreción muy viscosa y densa.
Por último, el número de anillos es una particularidad de cada especie, así por ejemplo, la vaca posee tres a cinco anillos (anillos de Burgi).
Útero
El útero es aquella parte del aparato genital donde se desarrolla el embrión. Desde el punto de vista anatómico se pueden distinguir dos zonas: los dos cuernos uterinos, cada uno relacionado con un oviducto, el cuerpo uterino donde se unen los dos cuernos uterinos y, por último, la cérvix o cuello del útero que separa el útero de la vagina.
La pared del útero tiene una fuerte masa muscular que actúa durante el parto durante los tres períodos (dilatación, expulsión y secundinación) Está formada por una capa de serosa externa, una capa intermedia de músculo liso (miometrio) en dos diferentes direcciones (circular y longitudinal) y una capa interna mucosa (endometrio).
El endometrio al verlo en un corte histológico está formado por un epitelio cilíndrico simple ciliado y el estroma que lo sostiene (la capa inferior) contiene una gran cantidad de glándulas tubulares simples. Durante el desarrollo del ciclo estral estas glándulas sufre cambios cíclicos para poder ofrecer las mejores condiciones para la implantación del zigoto. Los cambios cíclicos se producen en dos fases:
- Fase proliferativa: se incrementa el tejido de soporte y las glándulas se desarrollan para comenzar a secretar en el momento de la ovulación la leche uterina. La fase proliferativa coincide con la fase folicular del ciclo ovárico.
- Fase secretora: la liberación de progesterona por el cuerpo lúteo hace que se produzca la liberación de una secreción por parte de las glándulas muy rica en glucógeno que tiene como finalidad servir de sustento nutritivo al zigoto.
Las paredes del útero tienen numerosas funciones durante la gestación. En el útero se pueden encontrar alrededor de 100 a 120 carúnculas del tamaño de 0,2 a 0,4 cm distribuidas uniformemente en el endometrio. Estas carúnculas son el punto de conexión para la placenta (cotiledón fetal) durante la gestación. Las carúnculas y los cotiledones forman una estructura compleja y bien vascularizada llamada placentoma.
El miometrio también modifica su actividad cíclicamente en el ciclo estral, así debido a los estrógenos en la proximidad de la ovulación aumenta su contractibilidad para disminuirla en la fase progestativa. Otro papel importante lo cumple en la gestación y el parto. Los músculos son capaces de distenderse y posteriormente contraerse por la acción de la oxitocina.
Oviducto:
El oviducto es el lugar donde se produce la fecundación del ovocito y conduce el embrión hacia el útero.
Anatómicamente es un cordón que posee tres regiones: el infundíbulo que es la más próxima al ovario, la ámpula, que es la zona más amplia del oviducto, donde se deposita el ovocito para su fertilización y finalmente el istmo, donde se une con el útero. La estructura de un corte microscópico permite distinguir tres capas:
- El plano externo es la serosa.
- La parte intermedia es una capa muscular cuya función es facilitar el translado del óvulo mediante movimientos peristálticos.
- El interior, la mucosa, está formada por una serie de pliegues cubiertos por un epitelio con dos tipos de células: unas son secretoras, las cuales elaboran un líquido denominado fluido oviductal que proporciona nutrientes al óvulo y el otro tipo de células son las ciliadas no secretoras, que facilitan los movimientos pasivos del ovocito.
Ovarios:
Los ovarios tienen una doble función: la formación de los gametos femeninos (los ovocitos) y la producción de diferentes hormonas. Su forma y tamaño varían dependiendo del momento del ciclo.
Una visión desde el exterior permite observar folículos, un cuerpo lúteo y cierto número de cicatrices (cuerpo albicans).
Cuando se hace un corte histológico, el ovario está formado por una corteza externa la cual rodea a una zona central denominada médula. La corteza contiene un conjunto de folículos en diferentes fases de desarrollo y células del estroma, mientras que la médula central contiene vasos sanguíneos y linfáticos, nervios y tejido intersticial. El folículo más elemental es el folículo primordial, en su interior está el ovocito rodeado de células epiteliales aplanadas. El folículo primario contiene al ovocito rodeado de células cúbicas. El folículo secundario es más grande, las células que lo rodean están más desarrolladas, se llaman células de la granulosa. El folículo terciario o folículo antral, se forma un espacio denominado antro que contiene líquido y el conjunto del folículo está rodeado por las células de la teca. Por último está el folículo dominante o de Graaf, contiene el ovocito, las células de la granulosa las cuales se han desplazado a la periferia por el líquido y las células de la teca en la zona más externa.
El cuerpo lúteo se desarrolla tras la ovulación en el espacio que ocupaba el folículo. Es una estructura glandular compacta de color amarillento – anaranjado. Produce una hormona, la progesterona, fundamental para la implantación del embrión y el mantenimiento de la gestación. Si no ha existido fecundación del ovocito, la prostaglandina inicia la luteolisis del cuerpo lúteo.
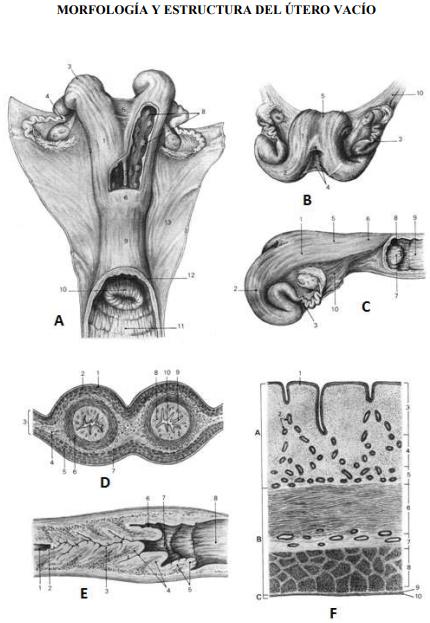
MORFOLOGÍA Y ESTRUCTURA DEL ÚTERO VACÍO
A. Aspecto dorsal, abertura parcial del útero y ablación del techo vaginal.
1 Cuerno uterino; 2 Borde de unión del mesometrio con cuerno; 3 Borde libre del cuerno; 4 Unión útero tubárica; 5 Ligamentos inter cornuales; 6 Cuerpo uterino; 7 Separación cornual; 8 Carúnculas uterinas; 9 Cuello uterino (porción pre vaginal), 10 Cuello uterino (porción vaginal); 11 Cavidad vaginal; 12 Fornix vaginal; 13 Ligamento ancho.
B. Aspecto craneal mostrando la divergencia de los cuernos y la superposición de los ligamentos inter cornuales.
C. Aspecto lateral, mostrando la unión del ligamento ancho sobre la curvatura concéntrica de los cuernos y el borde ventral del cuerpo y del cuello.
1 Cuerno uterino: porción acodada y rectilínea; 2 Cuerno uterino: porción divergente y espiralada; 3 Unión útero tubárica; 5 Cuerpo uterino; 6 Cuello uterino (porción pre vaginal), 7 Cuello uterino (porción vaginal); 8 Fornix vaginal; 9 Cavidad vaginal; 10 Ligamento ancho.
D. Corte transversal del útero a nivel de la región acodada de los cuernos.
1. Túnica serosa; 2 Capa sub serosa; 3 Mesometrio; 4 Parametrio; 5 – 6 Miometrio; 5 Capa superficial longitudinal; 6 Capa profunda circular; 7 Plano vascular de la muscular; 8 – 9 Endometrio; 8 Corion ; 9 Epitelio; 10 Luz uterina.
E. Corte longitudinal del cuello uterino
1. Cavidad del cuello uterino; 2 orificio uterino interno; 3 Canal cervical; 4 Pliegues circulares; 5 Pliegues secundarios (hojas); 6 Fornix vaginal; 7 Orificio Uterino externo; 8 cavidad vaginal.
F. Estructura histológica de la pared de los cuernos y del cuerpo uterino.
A. Endometrio: 1 Epitelio superficial; 2 Glándulas uterinas; 3 -5 Corion: 3 Capa celular, 4 Capa reticular, 5 Capa Fibroso; B Miometrio: 6 Capa muscular profunda circular; 7 Capa vascular del miometrio; 8 Capa muscular superficial, longitudinal; C Perimetrio: 9 Capa subserosa; 10 Túnica serosa.
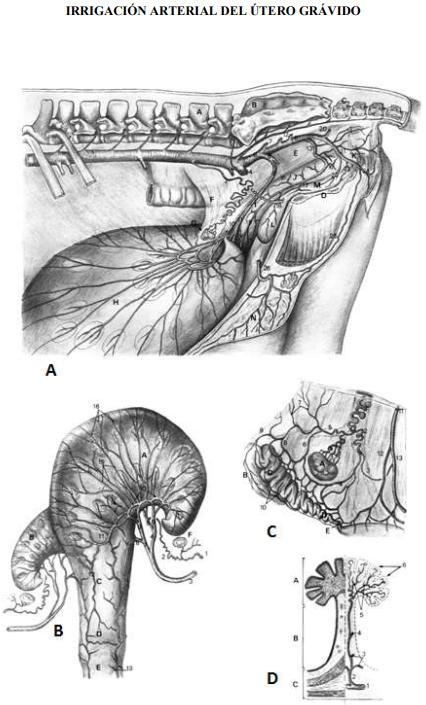
IRRIGACIÓN ARTERIAL DEL ÚTERO GRÁVIDO
A. Útero a término, in situ, aspecto lateral izquierdo, cuerno izquierdo gestante.
A 5° vértebra lumbar; B 1° vértebra sacra; C 1° vértebra caudal; D sínfisis pelviana; E recto; F ligamento ancho; G Ovario izquierdo; H cuerno uterino izquierdo (grávido); I cuello uterino; J vagina; K vestíbulo vaginal; L vejiga; M uretra; N cuerpo mamario.
1 Aorta abdominal; 2 A. ovárica; 3 A. mesentérica caudal; 4 A. ilíaca externa; 5 A. sacra medial; 6 A. ilíaca interna; 7 A. ilio-lumbar; 8 A. umbilical; 9 A. uterina; 10-11 A. R. craneal y R. caudal de la A. uterina; 12 Aa. glúteas craneales; 13 A. vaginal; 14 A. rectal pequeña; 15 A. perineal dorsal; 16 rama vaginal; 17 rama uretral; 18 A. vesical caudal; 19 rama uterina; 20 A. glútea caudal; 21 A. interna; 22 A. uretral, 23 A. vestibular; 24 A. perineal ventral; 25 rama mamaria de la interna; 26 A. externa.
B Útero a término; aspecto ventral, cuerno izquierdo gestante.
A Cuerno uterino izquierdo (grávido); B Cuerno uterino derecho; C Cuerpo del útero; E Vagina.
1 A. ovárica; 2 rama uterina de la A. ovárica; 3 A. uterina; 4 rama primaria craneal de la A. uterina; 5 rama secundarias dorso medial de la 4; 6 rama secundaria ventro lateral de la 4; 7 rama primaria caudal de la 3; 8 rama dorso medial de la 7; 9 rama ventro lateral de la 7; 10 arcos anastomóticos ventrales ; arcos anastomóticos inter cornuales; 12 A. mediana del cuello uterino; 13 rama uterina de la A. vaginal; 14 ramusculos uterinos cortos; ramúsculos uterino largos; 16 filamentos terminales.
C Anastomosis arterial útero ovárica izquierda.
A Ovario; B infundíbulo tubárico; C ampolla tubárica; D Istmo tubárico; E unión útero tubárica.
1 A. ovárica (flexuosa); 2 rama uterina; 3 anastomosis útero ovárica; 4 ramas tubáricas distales; 5 rama tubárica proximal; 6 rama tubárica distal; 7 ramas para el ligamento suspensorio del ovario; 8 rama ampollar proximal; 9 rama infundibular; 10 sistema para tubárico colateral; 11 rama uterina primaria craneal; 12 rama uterina secundaria ventro lateral; 13 rama uterina secundaria dorso medial.
D Arteria caruncular.
A Carúncula uterina; B pedúnculo caruncular; C pared uterina.
1 ramita uterina; 2 A. caruncular; 3 rama basal; 4 rama colateral; 5 filetes radiales; 6 filetes terminales (en forma falciforme).
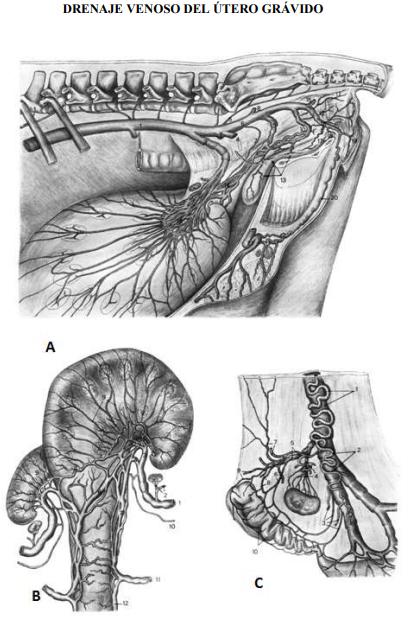
DRENAJE VENOSO DEL ÚTERO GRÁVIDO
A Útero a término, in situ, aspecto lateral izquierdo; cuerno izquierdo grávido.
1 V. cava caudal; 2 V. ovárica; 3 V. circunflexa iliaca profunda; 4 V. ilíaca externa; 5 V. sacra medial; 6 V. ilíaca interna; 7 V. uterina; 8 V. glútea craneal; 9 V. vaginal accesoria; 10 V. vagina; 11 V. rectal mediana; 12 V. perineal dorsal; 13 rama uretral y rama vesical; 14, 14’ plexo venoso uterino Proción longitudinal, Porción radicular; 15 V. glútea caudal; 16 V. interna; 17 V. uretral, 18 V. vestibular; 19 V. perineal ventral; 20 rama mamaria de la V. interna; 21 V. externa.
B Útero a termino; aislado, aspecto ventral; cuerno izquierdo grávido.
1 V. ovárica; 2 rama tubárica proximal y rama ovárica; 3 rama primaria craneal; 4 rama primaria caudal; 5-7 plexo venoso uterino, 5 parte radicular; 6 parte transversa; 7 parte longitudinal; 8 V. inter cornual; 9 ramitas venosas uterinas; 10 V. uterina; 11 V. vaginal accesoria; 12 rama uterina de la V. vaginal.
C Relación veno- arterial ovárica; lado izquierdo, aspecto lateral.
1 A. y V. ováricas; 2 ramas uterinas; 3 ramas tubáricas distales (ístmicas); 4 ramas ováricas; 5 ramas tubáricas proximales; 6 ramas ampollares distales; 7 rama para el ligamento suspensorio del ovario; 8 ramas ampollares proximales; 9 ramas infundibulares; 10 sistema para tubárico colateral.
Extracto del libro "Obstetricia y neonatología bovina" del Dr. Bruno Rutter.
Para ver todos los capitulos ingrese al perfil del autor.
Temas relacionados:
Autores:
Recomendar
Comentar
Compartir
22 de enero de 2022
Muy completa y util,la deben conocer todos los inseminsfores profedionales o empiricos.
Recomendar
Responder

¿Quieres comentar sobre otro tema? Crea una nueva publicación para dialogar con expertos de la comunidad.





